Video
Video
Con l’avanzare dell’età, la percentuale d’acqua presente nel nostro organismo può ridursi progressivamente, aumentando il rischio di disidratazione.1
Video

Il tumore modifica profondamente il metabolismo dei pazienti oncologici ed una nutrizione di precisione può aumentare la sopravvivenza, migliorare l’outcome e la qualità di vita. lo studio EFFORT mostra come l'integrazione precoce del supporto nutrizionale individualizzato nei pazienti a rischio di malnutrizione migliori la qualità della vita e la sopravvivenza. La malnutrizione rimane la comorbilità più probabile nei pazienti affetti da malattie acute e croniche, e l'approccio "one-size-fits-all" non produce benefici nutrizionali. Diventa quindi essenziale bilanciare quantitativamente e qualitativamente l'apporto di proteine ed energia per ottimizzarne il potenziale anabolico, mitigare le barriere metaboliche all'anabolismo, compresa l'infiammazione, e stabilire obiettivi nutrizionali realistici, prestando maggiore attenzione alla reale capacità del paziente di potersi nutrire. A questo proposito, l'uso informato e individualizzato degli integratori nutrizionali orali copre la maggior parte delle esigenze metaboliche dei pazienti.
Video
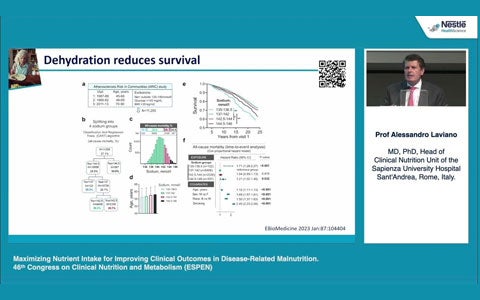
Il tumore modifica profondamente il metabolismo dei pazienti oncologici ed una nutrizione di precisione può aumentare la sopravvivenza, migliorare l’outcome e la qualità di vita. lo studio EFFORT mostra come l'integrazione precoce del supporto nutrizionale individualizzato nei pazienti a rischio di malnutrizione migliori la qualità della vita e la sopravvivenza. La malnutrizione rimane la comorbilità più probabile nei pazienti affetti da malattie acute e croniche, e l'approccio "one-size-fits-all" non produce benefici nutrizionali. Diventa quindi essenziale bilanciare quantitativamente e qualitativamente l'apporto di proteine ed energia per ottimizzarne il potenziale anabolico, mitigare le barriere metaboliche all'anabolismo, compresa l'infiammazione, e stabilire obiettivi nutrizionali realistici, prestando maggiore attenzione alla reale capacità del paziente di potersi nutrire. A questo proposito, l'uso informato e individualizzato degli integratori nutrizionali orali copre la maggior parte delle esigenze metaboliche dei pazienti.
Video

Il doppio punto di vista: efficacia e sicurezza riscontrati dallo Specialista ed esperienza pratica quotidiana di una mamma e della figlia alimentata tramite PEG La seguente videointervista intende riportare l’esperienza d’utilizzo delle formule enterali pronte all’uso con Real Food (cioè alimenti veri naturali omogenizzati) e della nuova tecnologia di somministrazione in bolo Simplink. Verrà considerato in considerazione il punto di vista del medico specialista, ma anche le esigenze quotidiane del paziente che necessita di nutrizione enterale e quelli della sua famiglia. La Prof.ssa Maria Immacolata Spagnuolo, Professore Associato di Pediatria dell’Università Federico II a Napoli ed esperta di nutrizione artificiale, evidenzierà gli aspetti clinici che ha rilevato durante la sua pratica professionale; mentre la signora Stefania con la figlia Alessandra, ci parleranno della loro esperienza pratica di mamma-caregiver e di adolescente nutrita artificialmente.
Video

Gli aspetti clinici e nutrizionali da considerare in caso di nutrizione enterale a domicilio e l’importanza della comunicazione con genitori e caregiver Sono molteplici gli aspetti da considerare quando si deve scegliere la formula enterale più indicata per un paziente con problematiche neuromotorie (ad es. con paralisi cerebrale infantile). Il team interdisciplinare di esperti (pediatra, gastroenterologo, dietologo, ecc.) deve garantire i fabbisogni energetici e nutrizionali necessari per crescita del bambino, per evitare che s’instaurino malnutrizione e/o disidratazione, per ridurre al minimo i problemi d’intolleranza e per consentire la migliore qualità di vita possibile al bambino e ai suoi familiari. Le formule enterali commerciali a base di alimenti veri risolvono molte problematiche rispetto ai frullati preparati in casa dalle mamme: richiedono un minor tempo di preparazione e una più lunga conservabilità, garantiscono una maggiore sicurezza per il bambino (minor rischio d’intasamento delle sonde e di contaminazione microbica), oltre a dosaggi prestabiliti e fissi de nutrienti e delle calorie necessarie quotidianamente.
Video

Il Dott. Sergio Amarri - Gastroenterologo Pediatra, Responsabile Sanitario Day Care Cure Palliative Pediatriche, Fondazione Hospice Seragnoli, Bologna - parla delle principali valutazioni nutrizionali da effettuare periodicamente nel bambino colpito da paralisi cerebrale.
Video

L’azione di proteasi e flavonoidi, associata a sostanze regolatrici della disbiosi intestinale, migliora specifici sintomi che persistono dopo l’infezione da CoV2. Secondo una ricerca condotta in UK su pazienti nel periodo post-Covid, è emerso che un’elevata percentuale di soggetti lamenta diversi sintomi psico-fisici correlati all’infezione, anche a distanza oltre un mese dalla remissione della malattia virale. Non è stato determinato ancora quanto a lungo possono persistere questi sintomi ma, è noto ormai, che alcune infezioni virali possono provocare la sindrome da stanchezza cronica o encefalomielite mialgica, che ha numerose analogie con l’astenia post-Covid. Da diversi studi di recente pubblicazione è emerso che l’utilizzo sistemico della terapia enzimatica e di integratori probiotici, nel periodo successivo all’infezione da Covid-19, risulta efficacie nel periodo di recupero post-Covid che, in molti pazienti, lascia stanchezza e spossatezza, dolori muscolari, difficoltà di concentrazione e “brain fog” anche per mesi. Proponiamo quindi una breve video-lesson (durata 4'12") in cui vengono spiegati i meccanismi d’azione e gli effetti di queste sostanze e un’infografica con 2 case report di pazienti con prolungata e intensa sintomalogia post-Covid 19, in cui l’integrazione nutrizionale proposta è risultata efficace e ha accelerato il recupero fisico e mentale.
Video

Video intervista alla Dott.ssa E. Finocchiaro - Specialista in Scienza dell’Alimentazione e Nutrizione Clinica, che parla dell’utilizzo della terapia enzimatica sistemica nel paziente dismetabolico. In questa videointervista, la Dott.ssa Etta Finocchiaro - Specialista in Scienza dell’Alimentazione e Nutrizione Clinica, A.O.U. Città della Salute e della Scienza di Torino -, spiega come, i cambiamenti nello stile di vita di un paziente dismetabolico e la terapia enzimatica sistemica, svolgano un'azione sinergica antinfiammatoria. In particolare, la dottoressa evidenzia come il ricorso sinergico a una dieta antiossidante, ad attività fisica regolare e all’utilizzo della terapia enzimatica per os, permetta di ridurre l'overload metabolico che è alla base dell'insulino-resistenza e di processi infiammatori cronici, permettendo anche di evitare o almeno limitare i danni tissutali e d'organi. Scopri di più nel video (durata = 5"48").
Video

Enzimi e polifenoli rappresentano una nuova frontiera della medicina moderna e complementare per limitare gli effetti collaterali da chemioterapia e gli stati infiammatori da essa scatenati. Guarda la video-lesson della Dott.ssa Etta Finocchiaro. L’azione selettiva di alcuni enzimi proteolitici (es tripsina, chimotripsina, bromelina) ha stata indagata durante diversi studi Evidence-Based Medicine (EBM) per ridurre gli effetti collaterali della chemioterapia. L’azione sinergica degli enzimi e di specifici polifenoli (come rutina e quercetina) permettono, inoltre, di modulare lo stato infiammatorio nel paziente oncologico e ridurre i danni provocati dalle specie reattive all’ossigeno (ROS). In particolare, i polifenoli interferiscono con l’iniziazione, l’apoptosi, l’angiogenesi e progressione delle cellule tumorali svolgono anche un’azione chemio-preventiva. Nella seguente video lesson, la Dott.ssa Etta Finocchiaro - Responsabile Nutrizione Oncologica, Azienda Ospedaliero-Universitaria Città della Salute e della Scienza di Torino – ci parla dei razionali alla base dell’utilizzo della terapia enzimatica in oncologia, con un approfondimento sul tumore della mammella.
Video
L’ImmunoNutrizione, a base di arginina e omega-3, modula il microambiente tumorale in senso proimmunogenico. È stata ormai dimostrata la stretta correlazione tra la triade infiammazione-immunità e cancro come trigger per lo sviluppo della malnutrizione ed il peggioramento dell’immunocompetenza. In particolare, gli stimoli infiammatori cronici, stimolano una cascata di citochine e mediatori immunitari a loro volta pro-infiammatori che giocano un ruolo cruciale nella genesi e progressione della malattia tumorale. Parallelamente, la nutrizione può svolgere un effetto modulante sull’infiammazione e sulla risposta immunitaria. Nella seguente video lesson, suddivisa in 2 parti (PARTE I – Meccanismo d’azione; PARTE II – ImmunoNutrizione), il Prof P. Bossi spiega quanto emerge dalla letteratura riguardo ai meccanismi fisiopatologici coinvolti nella genesi tumorale, nell’invecchiamento e anche nella resistenza alle terapie antineoplastiche e conclude focalizzandosi sull’immunonutrizione. La miscela enterale arricchita di argina, acidi grassi omega-3 e RNA utilizzata in clinica su pazienti oncologici provoca, infatti, una modulazione del microambiente tumorale inducendo risposte immunitarie positive che vanno oltre la “semplice supplementazione di calorie e proteine".
Video
Intervista al prof. Franco Roviello, Direttore UOC Chirurgia Oncologica AOU Senese, e al Dott. Riccardo Caccialanza, Direttore UOC Dietetica e Nutrizione Clinica - Fondazione IRCCS Policlinico San Matteo (PV), sull’azione protettiva di arginina, acidi grassi omega-3 e nucleotidi nei confronti dei marker infiammatori alla base dello sviluppo tumorale.
Video

L’immunonutrizione è un’efficace terapia nutrizionale che, in abbinamento a chirurgia mini-invasiva ed altre strategie ospedaliere, serve a controllare le complicanze postoperatorie - infettive e non -, a migliorare il decorso clinico dei pazienti con tumori del tratto gastrointestinale e a ridurre i costi sanitari.
Video

Inaugura questa carrellata Filippo Valoriani, dietista all’AOU di Modena, affrontando il tema della gestione nutrizionale del paziente oncologico sarcopenico e degli apporti energetici e proteici raccomandati dalle linee guida.
Video
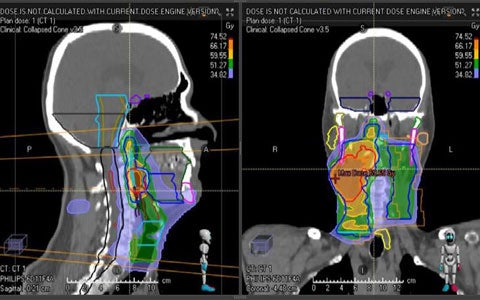
Il caso clinico del tumore squamoso dell’orofaringe Il tumore squamoso dell’orofaringe (OPSCC) correlato all’infezione da virus HPV rappresenta un’entità clinica sempre più frequente dal punto di vista epidemiologico nei paesi occidentali, riguardando soggetti di età mediamente più giovante rispetto al passato. Dal punto di vista biologico, OPSCC si è dimostrato essere più sensibile alla radioterapia ed alla chemioterapia e caratterizzato da una prognosi migliore rispetto alle neoplasie correlate a tabacco ed alcool. In questo contesto, risulta fondamentale un approccio a tutto tondo al paziente per garantire le più alte probabilità di guarigione, insieme ad un impatto ridotto sulla qualità di vita e sulla funzione d’organo. Cruciale in questo senso è, pertanto, un approccio globale alla nutrizione che coniughi una erogazione attenta e tecnologica della radioterapia, uno studio approfondito della funzionalità deglutitoria ed una valutazione accurata delle esigenze nutrizionali del paziente. Questo caso clinico illustra efficacemente il tipo di approccio clinico descritto. Guarda di seguito la videopresentazione del Prof. Franco, oppure scarica il caso clinico.
Video
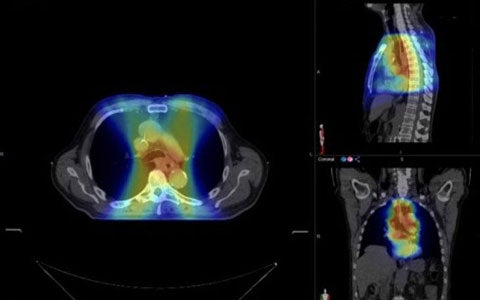
Il caso del tumore esofageo e del giunto esofago-gastrico. Il deficit nutrizionale è una evenienza frequente nei pazienti oncologici, arrivando a percentuali medie del 40%, fino a toccare punte del 70-80% per i pazienti affetti da neoplasie del tratto gastro-enterico superiore. Nei pazienti affetti da tumore dell’esofago, del giunto esofago-gastrico e dello stomaco, quando venga proposto un trattamento combinato radio-chemioterapico, ai problemi nutrizionali derivanti dal tumore primitivo, si aggiungono quelli derivanti dalla terapia e dagli effetti collaterali del trattamento, comprendenti mucosite ed esofagite, alterazioni del gusto, della masticazione, della deglutizione, nausea e vomito, anoressia. Il riconoscimento precoce di queste problematiche e l’implementazione di programmi di supporto nutrizionale precoci, è fondamentale per garantire la compliance dei pazienti al trattamento e l’intensità globale adeguata del pacchetto terapeutico. Guarda di seguito la videopresentazione del Prof. Franco, oppure scarica lo slide kit.
Video
Il caso dell’adenocarcinoma dell’esofago. Il tumore esofageo ad istotipo adenocarcinoma rappresenta un’entità clinica sempre più frequente dal punto di vista epidemiologico nei paesi occidentali, in rapporto alle abitudini alimentari ed alla prevalenza crescente della malattia da reflusso esofageo e dell’esofago di Barrett. Dal punto di vista oncologico, questo tipo di neoplasia si giova spesso di un approccio terapeutico multimodale, che include radioterapia, chemioterapia e chirurgia. In questo contesto, risulta fondamentale un approccio a tutto tondo al paziente per garantire le più alte probabilità di guarigione, insieme ad un ridotto impatto delle terapie sulla qualità di vita e sulla funzione d’organo. Cruciale in questo senso è - pertanto - un approccio globale alla nutrizione che coniughi un’erogazione accurata della radioterapia secondo le più recenti innovazioni tecnologiche, un’integrazione appropriata con la chemioterapia e la chirurgia, insieme ad uno studio approfondito delle condizioni generali, delle eventuali fragilità e comorbidità del paziente ed una valutazione accurata delle sue esigenze nutrizionali. Questo caso clinico illustra efficacemente il tipo di approccio clinico descritto. Guarda di seguito la videopresentazione del Prof. Franco, oppure scarica l'infografica.
Video

In presenza di disfagia, le formulazioni farmaceutiche orali, solide o liquide, devono sottostare alle limitazioni di consistenza prescritte al paziente per gli alimenti. I farmaci che devono essere assunti oralmente non sempre hanno la consistenza adeguata alla disfagia del paziente, trattandosi di sostanze solide, liquide o in polvere sotto forma di compresse, confetti, capsule, o altro. La scelta del tipo di formulazione è il risultato di studi di farmacocinetica e farmacodinamica sui principi attivi. Quando possibile, l’industria farmaceutica propone l’identico principio attivo sotto varie forme che non richiedono necessariamente l’assunzione per bocca. Ma, non sempre le caratteristiche chimico-fisiche del preparato garantiscono la necessaria stabilità in tutte le formulazioni. In caso di un paziente disfagico i farmaci orali devono, quindi, rispettare tutte le limitazioni di consistenza prescritte per gli alimenti. Il medico deve tenere ben presente questo fatto nel momento in cui prescrive una terapia orale e ciò va espressamente spiegato al paziente, ai familiari e ai caregiver. In caso di disfagia, le forme farmaceutiche più adeguate, in particolare modo al domicilio, sono: supposte, creme o pomate, soluzioni intramuscolari. La scelta oculata della più adeguata forma farmaceutica, fatta in base alla gravità della disfagia, può risolvere il problema e permettere la somministrazione dei farmaci al paziente in tutta sicurezza. Il Dott. Spadola Bisetti, foniatra, illustra nella seguente Video Lesson tutti gli accorgimenti e le strategie utili per scegleire la formulazione più adatta.
Video

Nel paziente con PICS, spesso residente nella RSA, è frequente il riscontro di disfagia, malnutrizione e problemi respiratori che richiedono le cure di un team multispecialistico, di valutazioni cliniche e nutrizionali specifiche. Nel 2010, la società americana di terapia intensiva ha definito la sindrome post-terapia intensiva (o PICS) come presenza di “menomazioni nuove o in peggioramento dello stato di salute fisica, cognitiva o mentale che insorgono dopo una malattia critica e che persistono oltre il ricovero per cure acute”. I sintomi principali della sindrome post-terapia intensiva sono: deficit cognitivi e fisici, quali perdita di memoria, difficoltà di concentrazione, disturbi emozionali, debolezza muscolare e lentezza nei movimenti. La sindrome è caratterizzata spesso da sintomi che tendono a permanere anche quando il paziente lascia l’unità di terapia intensiva ed è perciò chiaro che la fase successiva debba prevedere un percorso riabilitativo. Nel paziente con sindrome post-terapia intensiva, le cause che possono portare a disfagia sono molteplici: dal danno diretto a livello neurologico agli effetti negativi dovuti alla sedazione, ma si possono avere pazienti disfagici anche in seguito a edemi o abrasioni da intubazione e tracheostomia, con infiammazioni locali. Nel paziente disfagico con sindrome post-terapia intensiva, non correttamente diagnosticato e gestito, si associa, inoltre, un maggior rischio di polmoniti ab ingestis. In questa situazione è cruciale l’intervento del logopedista: nella fase acuta per controllare la compromissione della deglutizione e prevenire un’eventuale malnutrizione, mentre nella fase riabilitativa per ripristinare, quando possibile, l’alimentazione autonoma. Nella seguente Nutritional lesson l’approfondimento della Dott.ssa Bortolazzi (durata del video = 9'48").
Video

Il Prof. Schindler, foniatra, risponde ad alcune domande riguardanti il ricovero del paziente con disfagia acuta, e spiega come migliorare le criticità durante la transizione ospedale-casa per il personale sanitario, il paziente e i caregiver. Durante il ricovero e dopo la dimissione di un paziente con problemi di disfagia si possono manifestare diverse criticità, che possono essere migliorate attraverso un corretto approccio nutrizionale. In particolare tra gli aspetti migliorabili ci sono il tipo e la varietà delle diete fornite, la condivisione delle informazioni con il team nutrizionale e, soprattutto, la diffusione universale dello screening, per garantire il riconoscimento di tutti i pazienti disfagici e sensibilizzare maggiormente il personale infermieristico sul problema disfagia e sull’importanza del momento del pasto. Durante il ricovero, mediamente vengono fornite al paziente poche informazioni, spesso a causa di scarso coordinamento tra le diverse figure professionali, e questo aspetto dovrebbe sicuramente migliorare. Anche dopo la dimissione si possono presentare delle criticità, soprattutto per quanto riguarda l’assenza di prescrizioni relative al tipo di dieta modificata. L’approfondimento completo del Prof. Schindler nella seguente VIDEO INTERVISTA.
Video

Il test del bolo d’acqua viene proposto dalle linee guida SIGN, e fa parte del IV step dello screening delle capacità deglutitorie di un paziente con disfagia sospetta o conclamata.

